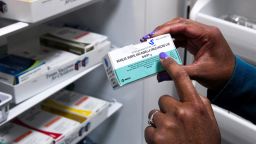
Доктор Ана Монтаньес указывает на вакцины MMR во время вспышки кори в Лаббоке, штат Техас, США, 6 марта 2025 г. REUTERS/Annie Rice
CNN: Может ли снижение уровня вакцинации привести к возвращению ликвидированных болезней?
Д-р Леана Вэнь: Да. По всему миру есть множество примеров. В странах, где полиомиелита не было, вспышки полиомиелита произошли из-за перерывов в программах иммунизации детей, вызванных войнами и конфликтами. Вспышки кори произошли в странах, где корь была ликвидирована, из-за снижения охвата вакцинацией.
Именно это мы сейчас и наблюдаем в США. В Техасе с января было подтверждено 753 случая кори. По данным Департамента здравоохранения штата Техас, 98 из этих пациентов были госпитализированы, а двое, оба ребёнка, умерли. Предполагается, что вспышка заболевания возникла в сообществах с низким уровнем вакцинации.
Связанная статья

На этой неделе на встрече консультантов по вакцинам CDC выступили доктор Коди Мейсснер, педиатр, и доктор Вики Пебсворт, добровольный директор по исследованиям и безопасности пациентов в группе, которая подчеркивает риски, связанные с вакцинами, и принижает их пользу.
Что может произойти, если охват вакцинацией детей продолжит снижаться? Недавнее исследование, опубликованное в JAMA, предсказало, что снижение охвата вакцинацией против кори, паротита и краснухи (КПК) на 10% может привести к более чем 11 миллионам случаев заражения корью в течение 25 лет. Снижение плановой вакцинации детей на 50% может привести к 51 миллиону случаев кори, 9,9 миллиона случаев краснухи и 4,3 миллиона случаев полиомиелита.
Прогнозы также включали число людей, страдающих от тяжелых последствий этих заболеваний: в США около 10,3 млн человек могут быть госпитализированы, 159 200 человек могут умереть, 5400 человек могут испытать паралич из-за полиомиелита, а 51 200 человек могут иметь неврологические последствия из-за кори.
CNN: Это касается только невакцинированных? Если кто-то привит, стоит ли ему беспокоиться о том, что другие тоже не привиты?
Вэнь: Им все равно следует беспокоиться по трем основным причинам.
Во-первых, хотя многие вакцины обеспечивают отличную защиту от заболевания, всё же существует вероятность прорывных инфекций, а это значит, что вакцина не обеспечивает 100% защиты. Две дозы вакцины MMR обеспечивают 97% защиты от кори, что является выдающимся уровнем защиты. Но это не 100%, поэтому при контакте с больным корью вероятность заражения всё ещё существует. Тем не менее, вакцинация существенно снижает вероятность заражения, а также развития тяжёлой формы заболевания в случае заражения. Чем больше случаев заболевания в сообществе, тем выше вероятность контакта с источником заражения и заражения.
Во-вторых, эффективность вакцины может снижаться со временем. Например, по данным Центров по контролю и профилактике заболеваний (CDC), иммунитет к коклюшу (также известному как коклюшный кашель) начинает ослабевать через несколько лет после вакцинации. Пожилые люди, получившие прививки в детстве много лет назад, могут стать восприимчивыми к вакцине, если ранее контролируемые детские заболевания вернутся.
Связанная статья

Эта иллюстрация 2016 года представляет собой трёхмерное (3D) компьютерное изображение группы аэробных грамотрицательных бактерий Bordetella pertussis. Художественное воссоздание основано на изображениях, полученных с помощью сканирующей электронной микроскопии (СЭМ).
В-третьих, есть люди, которые не могут получить пользу от вакцинации самостоятельно. Некоторые люди не могут получить определённые вакцины из-за определённых медицинских состояний. Например, человек с ослабленным иммунитетом может быть неспособен получить вакцину MMR, поскольку она содержит живую, ослабленную форму вируса.
Кроме того, у некоторых людей могут быть заболевания, снижающие эффективность вакцинации. Эти люди зависят от остального общества — тех, кто может получить вакцину, — которое сможет сделать это и попытаться предотвратить распространение этих заболеваний.
CNN: А как насчёт беременных? Есть ли какие-то вакцины, которые им нельзя делать?
Вэнь: Это ещё один важный момент. Возьмём, к примеру, краснуху (корь). Беременным нельзя делать прививку от кори, паротита и краснухи (КПК), поскольку она содержит живой вирус. Но краснуха может быть особенно опасна во время беременности.
Помимо повышения риска выкидыша и мертворождения, краснуха может привести к синдрому врождённой краснухи, который может вызывать многочисленные врождённые пороки развития, включая проблемы с сердцем, повреждения головного мозга, глухоту, а также заболевания лёгких, печени, глаз и щитовидной железы. По данным Всемирной организации здравоохранения, до появления вакцины до 4 детей из 1000 живорождений рождались с этим заболеванием. Краснуха остаётся основной причиной врождённых пороков развития, предотвращаемых вакцинацией.
Беременным женщинам также не следует вводить другие живые ослабленные вакцины. Вакцина против ветряной оспы (ветрянки) – ещё одна из таких вакцин. Вакцинацию следует проводить до беременности, в идеале в рамках плановой иммунизации в детском возрасте. Кроме того, другие люди могут помочь снизить заболеваемость в обществе, сделав прививку.
Связанная статья

Министр здравоохранения и социальных служб США Роберт Ф. Кеннеди-младший выступает на слушаниях в подкомитете по энергетике, торговле и здравоохранению Палаты представителей по бюджетному запросу президента США Дональда Трампа для Министерства здравоохранения и социальных служб. 24 июня 2025 г. REUTERS/Evelyn Hockstein
CNN: Кто подвергнется наибольшему риску в случае снижения иммунитета среди населения?
Вэнь: Больше всего меня беспокоят три группы. Во-первых, это новорождённые, которым ещё рано делать прививки. Они также относятся к наиболее уязвимым группам населения: лёгкая простуда для ребёнка старшего возраста или здорового взрослого может привести к госпитализации.
Во-вторых, это люди с ослабленным иммунитетом. Это большая группа, включающая пациентов, проходящих лечение от рака, пациентов, перенесших трансплантацию органов, и лиц, принимающих иммунодепрессанты. У этих людей вероятность развития тяжёлого заболевания выше при контакте с возбудителем. Вакцины также могут не обеспечивать им должной защиты, или, как мы уже обсуждали, они могут быть неподходящими для вакцинации.
Связанная статья

Крупный план: пожилой мужчина азиатской внешности, которому врач делает инъекцию вакцины в руку.
Третье место занимают пожилые люди. Как мы неоднократно обсуждали в связи с COVID-19, возраст и сопутствующие заболевания этих людей делают их более восприимчивыми к тяжёлой форме заболевания. В сочетании с возможным ослаблением иммунитета, вызванного некоторыми вакцинами, это может повысить риск для них, если в обществе будет больше случаев заболевания из-за снижения охвата вакцинацией.
CNN: Что можно сделать, чтобы предотвратить такую возможность?
Вэнь: Каждому следует проконсультироваться со своим лечащим врачом, чтобы убедиться, что он получил все необходимые прививки. Родителям маленьких детей следует проконсультироваться с семейным педиатром, а взрослым — с семейным врачом или терапевтом.
Связанная статья

Лос-Анджелес, Калифорния — 25 марта: Деталь вакцинации ребёнка в педиатрической клинике Larchmont Pediatrics в Лос-Анджелесе во вторник, 25 марта 2025 г. (Аллен Дж. Шабен / Los Angeles Times via Getty Images)
Это необходимо в первую очередь для обеспечения вашей надёжной защиты. Если вам положены дополнительные ревакцинационные дозы, вы можете рассмотреть возможность их получения, или, если вы более восприимчивы к определённым заболеваниям из-за того, что вам не подходят некоторые вакцины, вам также следует знать об этом и принимать соответствующие меры предосторожности.
Есть и другая причина: вся концепция коллективного иммунитета зависит от того, насколько мы все вносим свой вклад в предотвращение заболеваний. Это защищает нас и окружающих, включая тех, кто особенно уязвим к тяжёлым заболеваниям и смерти.
Вакцины Здоровье детей Здоровье матерей Здоровье женщин Смотреть все темы Facebook Твитнуть Электронная почта Ссылка Ссылка скопирована! Подписаться